سینوزیت، پلن های درمان و عوارض آن
رینوسینوزیت یک بیماری شایع مراقبت های اولیه است. اکثر موارد رینوسینوزیت حاد با درمان علامتی با مسکن ها برطرف می شود؛ اگرچه رینوسینوزیت مزمن ممکن است نیاز به مراجعه به متخصص گوش، حلق و بینی (ENT) برای جراحی احتمالی آندوسکوپی سینوس در صورت عدم موفقیت درمان اولیه داشته باشد.
بیماران مبتلا به درد حاد صورت یا سردرد با هیچ علامت دیگری که مرتبط به سینوزیت باشد بعید است که رینوسینوزیت داشته باشند. در صورت مشکوک بودن به عوارض رینوسینوزیت، مانند سپسیس یا عفونت داخل جمجمه، مراجعه فوری لازم است.
علل شایع رینوسینوزیت
- عفونت ویروسی
- رینیت آلرژیک و غیر آلرژیک
- تغییرات آناتومیکی
- ناهنجاری کمپلکس استئوماتال
- انحراف دیواره بینی و توربین های میانی
علل نادر رینوسینوزیت
- فیبروز سیستیک
- نئوپلازی
- تهویه مکانیکی
- استفاده از NG tube
- تریاد سامتر (حساسیت به آسپرین ، رینیت ، آسم)
- سارکوئیدوز
- گرانولوماتوز وگنر
- نقص ایمنی
- جراحی سینوس
- سندرم مژک های متحرک
ریسک فاکتور ها
- سیگار کشیدن
- دیابت
- شنا ، غواصی
- ارتفاعات بالا
- عفونت ها و جراحی های دهان-دندان
تشخیص بالینی و پاتوفیزیولوژی
اصطلاح سینوزیت به التهاب مخاط سینوس های پارانازال اشاره دارد. با این حال، از آنجا که سینوزیت همیشه با التهاب مخاط بینی همراه است، اصطلاح دقیق تر رینوسینوزیت است. دانشکده آلرژی و ایمونولوژی بالینی اروپا رینوسینوزیت حاد را اینگونه تعریف می کند:
التهاب بینی و سینوس های پارانازال که با دو یا چند مورد از علائم زیر مشخص می شود:
- انسداد یا احتقان
- آبریزش
- درد یا فشار صورت
- کاهش یا از دست دادن بویایی
کمتر از ۱۲ هفته طول می کشد.
علائم بیشتری که به تشخیص بالینی کمک می کنند شامل: دندان درد ، درد هنگام خم شدن و تب یا بی حالی هستند.
تعریف رینوسینوزیت مزمن: احتقان یا انسداد بینی است که بیش از ۱۲ هفته طول می کشد و با یکی از سه مجموعه علائم زیر همراه است:
- درد صورت یا فشار
- تغییر رنگ بینی یا آبریزش از بینی
- کاهش یا از دست دادن بویایی
بازه زمانی برای رینوسینوزیت
- حاد: < ۴ هفته
- تحت حاد: ۴-۱۲ هفته
- مزمن: > ۱۲ هفته
- تشدید حاد: بدتر شدن ناگهانی سینوزیت مزمن با بازگشت به حالت اولیه پس از درمان
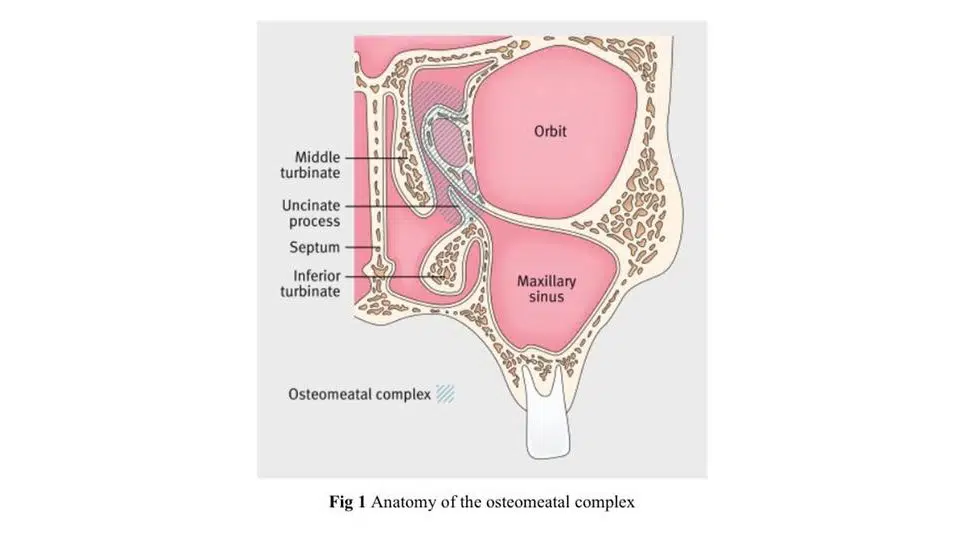
به نظر می رسد عامل تحریک کننده در سینوزیت حاد انسداد دهانه سینوس است، به طور معمول دهانه سینوس ماگزیلاری در زیر توربین میانی است (شکل ۱).
باکتری شناسی رینوسینوزیت حاد و مزمن
رینوسینوزیت حاد
هموفیلوس آنفلوآنزا ، استرپتوکوک پنومونیه (به ندرت: بی هوازی ها ، باکتریهای گرم منفی ، استافیلوکوکوس اورئوس ، Moraxella catarrhalis ، Streptococcus pyogenes)
رینوسینوزیت مزمن
بی هوازی ها ، باکتری های گرم منفی ، S.aureus (به ندرت: قارچی)
نقش آلرژی در پروگنوز رینوسینوزیت چیست؟
اخیرا گروه ARIA (Allergic Rhinitis and its Impact on Asthma) سندی را منتشر کرد که ارتباطی بین مجاری تنفسی فوقانی و تحتانی را ایجاد می کند، اینگونه که با شواهدی ثابت می شود که کنترل رینیت باعث بهبود کنترل آسم می شود. این منجر به عباراتی مانند "یک راه هوایی ، یک بیماری" شده است.
شیوع رینوسینوزیت در بیماران مبتلا به آلرژی (به ویژه در بیماران مبتلا به رینیت آلرژیک با واسطه IgE (۲۵ تا ۵۰ درصد) بیشتر از جمعیت عمومی است ، اگرچه نشان دادن رابطه علیت دشوار است. مطالعات نشان داده اند که شیوع بیشتر آتوپی در بیماران مبتلا به رینوسینوزیت مزمن، بیشتر است. چندین مطالعه رادیولوژیکی افزایش ناهنجاری های مخاطی را در CT سینوس ها در بیماران آلرژیک نشان داده است. با این حال ، مطالعات دیگر نشان می دهد که بروز رینوسینوزیت عفونی در فصل تب یونجه در بیماران حساس به گرده افزایش نمی یابد. بیماران مبتلا به آلرژی و رینوسینوزیت مزمن کمتر به درمان دارویی پاسخ می دهند ، و نتایج مداخله جراحی برای رینوسینوزیت مزمن در بیماران مبتلا به آلرژی ضعیف تر از بیماران بدون آن است.
درمان مدیکال سینوزیت
اکثریت قریب به اتفاق بیماران مبتلا به رینوسینوزیت حاد بدون درمان خود به خود بهبود می یابند. با این حال ، برخی از آنها مشکلات مزمن ترشحات مخاط و رینوسینوزیت مزمن را ایجاد می کنند. اما پیش بینی کسانی که به بیماری مزمن مبتلا می شوند امکان پذیر نیست.
پلن درمانی رینوسینوزیت حاد
درمان اصلی برای رینوسینوزیت حاد ، تسکین علائم (علامت درمانی) با داروهای مسکن است. شواهد کمی از استفاده از آنتی هیستامین ها ، استروئیدهای داخل بینی ، nasal sniff ( nasal douches ) یا ضد احتقان ها پشتیبانی می کند.
برخی شواهد از استفاده از آنتی بیوتیک ها با ۳-۵٪ تفاوت در میزان درمان در مقایسه با پلاسبو حمایت می کنند ، به ویژه در مواردی که علائم شدید ، مداوم (> ۵ روز) و یا پیشرونده هستند، استفاده از آنتی بیوتیک هایی مانند آموکسی سیلین یا کو آموکسیکلاو ، و همچنین با سفالوسپورین ها یا ماکرولیدها میتواند سودمند باشد. اگرچه سفالوسپورین ها و ماکرولیدها ممکن است عوارض جانبی کمتری داشته باشند.
شواهد اخیر از استفاده از اسپری استروئیدی موضعی در رینوسینوزیت حاد پشتیبانی می کند.
پلن درمانی رینوسینوزیت مزمن
گزینه های درمانی برای رینوسینوزیت مزمن باید با استروئیدهای موضعی بینی همراه با درمان تهاجمی هر علت زمینه ای یا حساسیت همراه آغاز شود. استروئیدهای خوراکی باید برای موارد مقاوم به درمان اختصاص داده شوند ، به ویژه هنگامی که آلرژی زمینه ای وجود داشته باشد. در صورت نیاز به استروئیدهای خوراکی ، باید در گروه های در معرض خطر ، از جمله بیماران مبتلا به دیابت یا زخم معده فعال احتیاط کرد. اغلب دادن دوز متوسط استروئید مانند فلوتیکازون یا قطره بتامتازون مفید است تا فاصله بین استفاده از اسپری استروئید خوراکی تا موضعی را پر کند.
پس از برطرف شدن علائم ، حفظ بهبود با استفاده طولانی مدت (> ۳ ماه) از طریق استروئید داخل بینی به شکل اسپری بینی ضروری است. آنتی بیوتیک های خوراکی با پوشش بی هوازی و گرم منفی ممکن است مورد نیاز باشند ، اگرچه دانشکده آلرژی و ایمونولوژی بالینی اروپا شواهد محدودی را برای استفاده از آنها پیدا کرد؛ البته ممکن است در بیمارانی که در درمان اولیه استروئید داخل بینی پاسخ نداده اند یا در افرادی که علائم شدیدی با شواهدی از سپسیس مداوم بینی دارند ، در نظر گرفته شود.
با استفاده از شست و شوی بینی با سرم و اسپری موضعی می توان در رینوسینوزیت حاد و مزمن علائم را تسکین داد. در نهایت با عدم پاسخ به دوره درمانی سه ماهه اولیه باید به متخصص گوش ، حلق و بینی ارجاع داده شود. علاوه بر این ، در مواردی که ویژگی های وخیم یا نگران کننده وجود دارد ، مراجعه سریع باید مورد توجه قرار گیرد.
اندیکاسیون های ارجاع به متخصص
- علائم یک طرفه (به عنوان مثال ، پولیپ یک طرفه یا توده)
- خون ریزی
- دیپلوپی یا پروپتوز
- پاراستزی فک بالا
- تورم یا اریتم اطراف چشم
- مشکوک به عارضه داخل جمجمه ای یا داخل چشم
- بیمار مبتلا به نقص ایمنی
نقش جراحی برای رینوسینوزیت چیست؟
جراحی برای رینوسینوزیت باید تنها پس از شکست درمان یا مشکوک بودن به عوارض مورد توجه قرار گیرد. روشهای قدیمی جراحی باز برای سینوزیت مزمن تا حد زیادی با تکنیک های آندوسکوپی جایگزین شده است. برای رینوسینوزیت مزمن جراحی آندوسکوپی سینوس مستلزم تخلیه سینوس با برداشتن دقیق هرگونه بافت نرم است که مانع از بین رفتن طبیعی تخلیه ترشحات می شود. پس از عمل جراحی ، استروئیدهای داخل بینی ، شست و شو با آب نمک و تخلیه بینی برای کمک به بهبود مخاط و جلوگیری از انباشت آن مهم هستند. تشکیل چسبندگی های داخل بینی در رینوسینوزیت حاد مختص موارد مقاوم یا پیچیده است و به صورت شستشوی سینوس ها برای تخلیه چرک و تخلیه سینوس آسیب دیده انجام می شود. این عمل را می توان به صورت آندوسکوپی یا از طریق ترفیناسیون خارجی انجام داد و با پوشش آنتی بیوتیک حین عمل و استفاده از شست و شوی بینی و استنشاق های نمکی ترکیب شده است.
عوارض رینوسینوزیت چیست؟
عوارض سینوزیت عمدتا به دلیل نزدیک بودن سینوس های پارانازال به حفره و اطراف چشم و جمجمه قدامی و همچنین تخلیه وریدی ساختارهای میانی صورت به سینوس های وریدی داخل جمجمه است. تا ۷۵٪ عفونت های اطراف چشم به بیماری سینوزیت نسبت داده می شود ، که سینوس اتموئید منبع اصلی آن است. عوارض چشمی شامل سلولیت اطراف چشم نتیجه فشرده سازی وریدی در اطراف عصب بینایی است. عوارض چشمی از طریق انتقال مستقیم از طریق دیواره حفره چشم داخلی (lamina papyracea) یا از طریق هماتوژنز به ساختارهای مجاور ایجاد می شود. سینوزیت فرونتال ممکن است منجر به استئومیلیت استخوان پیشانی شود و همچنین ممکن است قسمت خلفی سینوس را از بین ببرد و منجر به آمپیم سخت شامه و نرم شامه شود. سینوزیت همچنین ممکن است منجر به مننژیت ، آبسه داخل جمجمه و ترومبوز سینوس غاری شود ، دومی از طریق گسترش هماتوژنیک از طریق رگهای چشمی فوقانی یا شبکه وریدی پتریگوئید رخ می دهد.
مطالب این مقاله توسط سید مصطفی زمانی و عرفان باروتچی، دانشجویان علوم پزشکی، گرد آوری و صحت علمی آن بررسی شده است.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1800997/
1. McCormick A, Fleming D, Charlton J. Morbidity statistics from general practice. Fourth national study 1991-1992. London: HMSO, 1995.
2. Agency for Health Care Policy and Research. Diagnosis and treatment of acute bacterial rhinosinusitis. Evid Rep Technol Assess (Summ) 1999;9:1-5. [PMC free article] [PubMed] [Google Scholar]
3. Scheid DC, Hamm RM. Acute bacterial rhinosinusitis in adults: part I. Evaluation. J Am Fam Phys 2004;70:1685-92. [PubMed] [Google Scholar]
4. Fokkens W, Lund V, Bachert C, Clement P, Helllings P, Holmstrom M, et al. EAACI position paper on rhinosinusitis and nasal polyps executive summary. Allergy 2005;60:583-601. [PubMed] [Google Scholar]
5. Ray NF, Baraniuk JN, Thamer M, Rinehart CS, Gergen PJ, Kaliner M, et al. Healthcare expenditures for sinusitis in 1996: contributions of asthma, rhinitis and other airway disorders. J Allergy Clin Immunol 1999;103(3 pt 1):408-14. [PubMed] [Google Scholar]
6. Lindbaek M, Hjortdahl P. The clinical diagnosis of acute purulent sinusitis in general practice—a review. Br J Gen Pract 2002;52:491-5. [PMC free article] [PubMed] [Google Scholar]
7. Bousquet J, van Cauwenberge P, Khaltaev N. Allergic rhinitis and its impact on asthma. J Allergy Clin Immunol 2001;108(5 suppl):S147-334. [PubMed] [Google Scholar]
8. Benninger MS, Ferguson BJ, Hadley JA, Hamilos DL, Jacobs M, Kennedy DW, et al. Adult chronic rhinosinusitis: definitions, diagnosis, epidemiology, and pathophysiology. Otolaryngol Head Neck Surg 2003;129(suppl 3):S1-32. [PubMed] [Google Scholar]
9. Benninger MS. Rhinitis, sinusitis and their relationship to allergy. Am J Rhinol 1992;6:37-43. [Google Scholar]
10. Krouse J. CT stage, allergy testing and quality of life in patients with sinusitis. Otolaryngol Head Neck Surg 2000;123:389-91. [PubMed] [Google Scholar]
11. Baroody FM, Suh SH, Naclerio RM. Total IgE serum levels correlate with sinus mucosal thickness on CT. J Allergy Clin Immunol 1997;100:563-8. [PubMed] [Google Scholar]
12. Ramadan HH, Fornelli R, Ortiz AO, Rodman S. Correlation of allergy and severity of sinus disease. Am J Rhinol 1999;13:345-7. [PubMed] [Google Scholar]
13. Karlsson G, Holmberg K. Does allergic rhinitis predispose to sinusitis? Acta Otolarygol Suppl 1994;515:26-8. [PubMed] [Google Scholar]
14. Osguthorpe JD. Surgical outcomes in rhinosinusitis: what we know. Otolaryngol Head Neck Surg 1999;120:451-3. [PubMed] [Google Scholar]
15. Lane AP, Pine HS, Pillsbury HC III. Allergy testing and immunotherapy in an academic otolaryngology practice: a 20 year review. Otolaryngol Head Neck Surg 2001;124:9-15. [PubMed] [Google Scholar]
16. Ah-See KW. Sinusitis (acute). Clinical Evidencewww.clinicalevidence.org/ceweb/conditions/ent/0511/0511_contribdetails.jspwww.clinicalevidence.org/ceweb/conditions/ent/0511/0511_contribdetails.jsp
17. Williams Jr JW, Aguilar C, Cornell J, Chiquette E. Dolor RJ, Makela M, et al. Antibiotics for acute maxillary sinusitis. Cochrane Database Syst Rev 2003;(2):CD000243. [PubMed]
18. Meltzer EO. Intranasal steroids: managing allergic rhinitis and tailoring treatment to patient preference. Allergy Asthma Proc 2005;26:445-51. [PubMed] [Google Scholar]
19. Kennedy DW, Bolger WE, Zinerich SJ. Diseases of the sinuses; diagnosis and endoscopic management. Hamilton and London: Decker, 2001.
20. Meeserklinger W. Role of the lateral nasal wall in the pathogenesis, diagnosis and therapy of recurrent and chronic rhinosinusitis. Laryngol Rhinol Otol 1987;66:293-9. [PubMed] [Google Scholar]
21. Ferguson BJ, Johnson JT. Infectious causes of rhinosinusitis. In: Cummings CW, Haughey BH, Thomas JR, Harker LA, Flint PW, Haughey BB, et al. Cummings tolaryngology: head & neck surgery o
22. Friedman DP, Rao VM, Flanders AE. Lesions causing a mass in the medial canthus of the orbit: CT and MR features. Am J Roentgenol 1993;160:1095-9. [PubMed] [Google Scholar]